翼状片
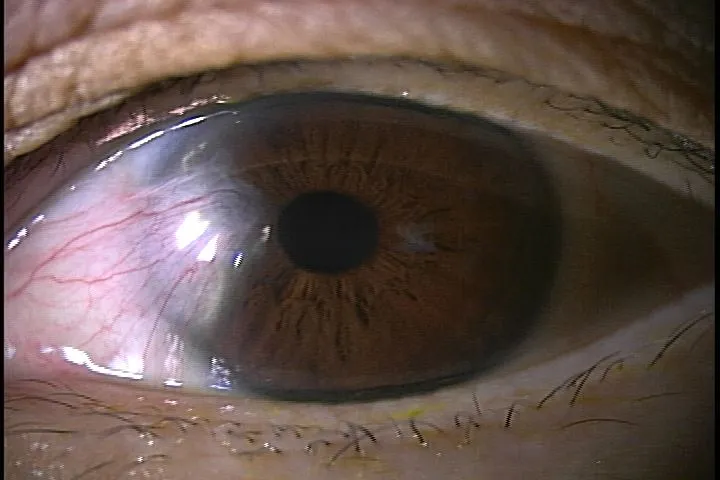
■翼状片とは?
翼状片とは、通常、白目の表面を覆っている半透明の膜である結膜が、目頭の方から黒目の部分に三角状に入り込んでくる病気です。血管を伴っている増殖組織のため、常に目が充血しているように見え、飲酒後や入浴後には血管拡張作用で、一時的に充血が強くなるのが特徴です。
■翼状片の症状
自覚症状としては、充血や異物感などがあります。鏡で自分の目を見れば一目瞭然なので、『黒目に白目の部分が伸びてきた』というような症状で受診される方がほとんどです。しばしば両目に起こります。高齢者に多く、病気の発生には紫外線が関係していると言われています。特に沖縄は離島も含め紫外線が強く、翼状片の罹患率が多い傾向にあります。
■翼状片の治療
翼状片自体は悪性の組織では無く、症状がなければ放置しても問題ないのですが、充血や異物感が強くなってくれば点眼などの治療を行います。根本的治療には手術が必要です。また、翼状片が瞳の近くまで伸びてくると乱視が強くなったり、視力低下が生じるため、この場合も手術が必要となります。ただし、手術を行っても再発することがあり、特に若い人やもとも翼状片が大きめの方で顕著です。術後もサングラス装用(UVカット仕様)が必要となります。
■翼状片の手術
手術は、角膜(黒目)から翼状片組織を丁寧に剥がし、結膜の下にある組織も一部切除します。その後、切断された結膜の部分を、上下の正常な結膜で覆い、3針程縫合します。術後は吸収糸を使用するため抜糸は必要ありませんが、術後1ヶ月前後は充血が続きます。また、術直後は痛みがあり異物感をともないますが、術後点眼を継続することにより少しずつ和らいでいきます。
■偽翼状片
目の外傷・熱傷・化学眼外傷などの回復過程で、翼状片に似た病状が出現することがあります。これを偽翼状片と呼びます。治療は翼状片に準じて行われます。
眼窩脂肪ヘルニア
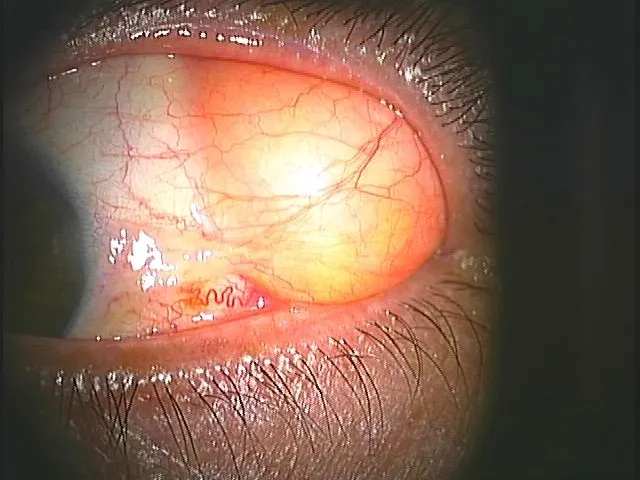
■眼窩脂肪ヘルニアとは?
眼球の奥には、脂肪組織があり、クッションの役割をしています。通常は眼球周囲の筋肉や靭帯で、脂肪は前へ出ないようになっていますが、年齢などの原因で靭帯が緩むと、脂肪が外側の見える部分まで出てきてしまいます。眼窩脂肪が眼球側に出てくることを、眼窩脂肪ヘルニアといいます。
■脂肪ヘルニアの症状
眼窩脂肪は白目の表面(結膜)の下にあるため、基本的には無症状ですが、大きくなると異物感を感じる場合があります。
■脂肪ヘルニアの治療
異物感が強い場合や見た目が気になる(周りの人に指摘される)場合は手術となります。
■脂肪ヘルニアの手術
手術は点眼麻酔で行います。ほとんど痛みは感じませんが、手術中に触られている感じはあります。結膜に切れ目を入れ、脱出した脂肪組織を引っ張り出し、切除します。切開した結膜を糸で縫合します。術後は吸収糸を使用するため抜糸は必要ありませんが、術後1ケ月前後は充血が続きます。
結膜下出血
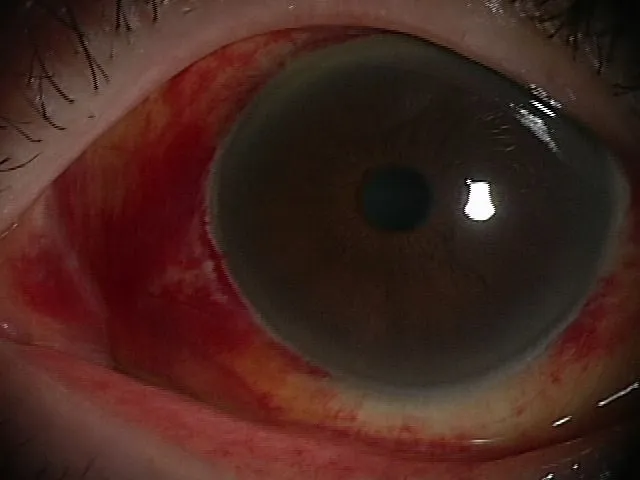
■結膜下出血とは?
結膜下出血とは、結膜下の小さい血管が破れて出血したもので、白目部分がべったりと赤く染まります。
多少、目がごろごろしますが、痛みなどはありません。
原因はさまざまで、くしゃみ・せき、過飲酒、月経、水中眼鏡の絞め過ぎなどでも出血します。結膜下の出血では、眼球内部に血液が入ることはなく視力の低下の心配もありません。
出血は、1~2週間ほどで自然に吸収されることが多いのですが、強いものでは2~3カ月ぐらいかかります。いずれにしても自然に吸収されますので、ほとんどの場合心配はいりません。
■結膜下出血の症状
○出血の程度
結膜に存在する大小の血管が破れて、結膜の下に出血が広がります。小さな点状のものから、斑状、時に眼球結膜全体を覆う広範なものもあります。また、血腫をつくることもあります。
○自覚症状
通常の出血ではほとんど痛みやかゆみ、目やになどの症状は伴いません。また、目が見えにくくなったり、視野が狭くなったりすることもありません。万一、これらの症状を伴う場合は、必ず眼科医の診察を受けて下さい。
○症状の経過
ふつう1~2週間で自然に吸収されてきれいな白目に戻りますが、なかには2~3カ月かかるものもあります。時間はかかりますが、出血は吸収されますので心配はいりません。ただし、眼外傷などの後、長引くようでしたらすぐに眼科医に連絡して下さい。
○出血と充血のちがい
出血は血管が破れて血液が出たもので、血管の走行がみえません。一方、目の充血は細い血管が拡張した状態をいいます。
血管収縮剤を使うと充血の場合は赤みが少なくなります。
■結膜下出血の治療
出血自体は、軽度であれば10日前後で自然吸収され白目に戻るため、治療の必要はありません。また、出血が止まっても赤目が広範で長引いているひどい場合は、吸収促進のために血栓溶解剤などを結膜下注射することもあります。
しかし、次のような場合は原因疾患の治療が必要です。まず、眼科医に診察してもらい指導をうけましょう。
○眼外傷を受けた場合
鋭利なものや金属片などで眼外傷を受けたり、ボールや転倒などで眼球の最も弱い部分が外傷を受けたときなど(穿孔性眼外傷)はすぐに治療が必要です。外傷の後、結膜下出血が長引く場合は、必ず精密検査を受けて下さい。
○痛みやかゆみ、目やにを伴う場合
急性出血性結膜炎、流行性角結膜炎などに起こった場合は、痛みや目やに、涙が増えるなどの他の自覚症状があります。眼科の診察を受け、他の人にうつさないよう十分注意して下さい。
○ひんぱんに繰り返す場合
繰り返し結膜下出血が起こる人は、以下の疾患の疑いがあります。内科で異常がないかどうか調べてもらって下さい。
動脈硬化、高血圧、糖尿病、出血性素因(貧血、白血病、紫斑病など)、腎炎、結膜下出血を繰り返す方にはしばしば結膜弛緩症がみられます。
○熱を伴う場合
マラリア、猩紅熱(しょうこうねつ)、ジフテリア、コレラ、発疹チフス、インフルエンザ、麻疹などでも結膜下出血がみられます。原因疾患の治療を最優先して下さい。
(参天製薬さんより引用)
ドライアイ
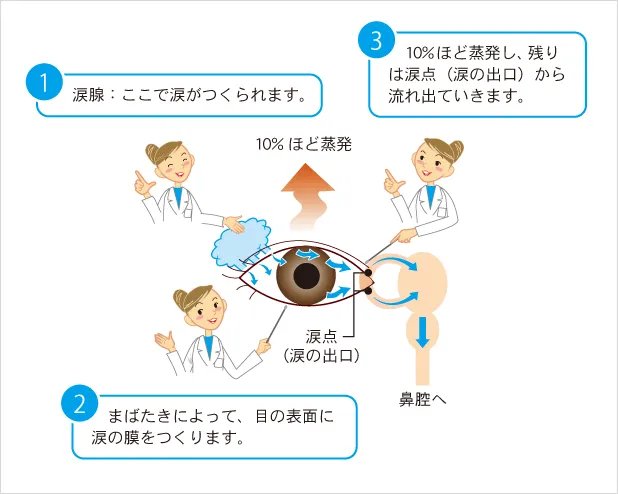
ドライアイは、目を守るのに欠かせない涙の量が不足したり、涙の質のバランスが崩れることによって涙が均等に行きわたらなくなり、目の表面に傷が生じる病気です。いわばドライアイは涙の病気といえます。高齢化、エアコンの使用、パソコンやスマートフォンの使用、コンタクトレンズ装用者の増加に伴い、ドライアイ患者様も増えており、その数は2,200万人ともいわれています。
涙の大部分は、涙腺という組織で作られます。涙腺から分泌された涙は、まばたきにより目の表面に広がって、涙の膜をつくります。このように、涙はまばたきによって運ばれるので、まばたきの回数が減ると目が乾きやすくなります。
また、膜となっている涙の一部は蒸発し、残りは涙点と呼ばれる鼻に通じている穴(涙の出口)に入り、涙道を通って鼻へと流れていきます。部屋が乾燥していたりすると、涙膜からの水分の蒸発量が多くなり、うるおいが保てなくなって目の乾きを感じます。
(参天製薬さんより引用)
VDT症候群

■VDT症候群とは?
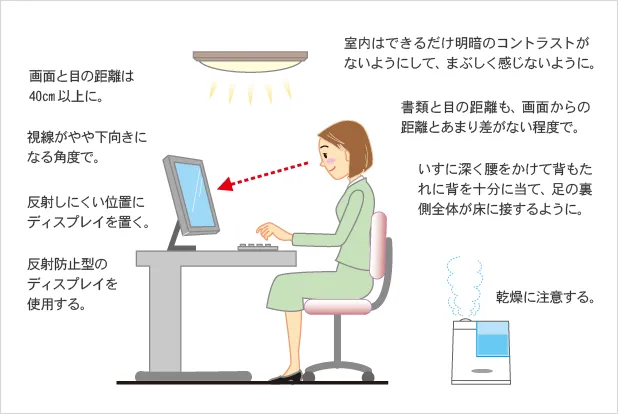
長時間のパソコン作業により、目や身体・心までにも影響が出る病気のことを「VDT(ビジュアル・ディスプレイ・ターミナル)症候群」といいます。疲れ目になり、かすんだり目が乾いたりするため物がぼやけて見えたりするのが特徴です。別名「IT眼症」とも呼ばれ、ディスプレイを使用したデスクワークの方に多い症状です。
これらは精神状態にも影響を及ぼし、イライラや不安感・抑うつ状態を引き起こしたりする場合があります。
■VDT症候群の原因
1日の連続作業時間が長くなるほど、目に関する訴えが多くみられます。ひどくなると、近視、角・結膜炎、ドライアイなどの目の異常とともに、額の圧迫感やめまい、吐き気まで起こすこともあります。
○子供の目を守ろう
・長時間のゲームは禁物!
30分以内ならば許容範囲、長くても1時間以内にしましょう。
・外で元気に遊びましよう
戸外で遊ばせることで、身体の緊張をほぐし、目の症状をやわらげることができます。
・食事はかたよらないように
好き嫌いをなくして、栄養バランスのとれた食事を心掛けることも大切です。
■VDT症候群の治療方法
目の疲れをやわらげ、目にうるおいを与える点眼薬や、身体や目の緊張をほぐす飲み薬による治療が行われます。液晶モニターが発する光「ブルーライト」から目を保護することを目的としたパソコン専用眼鏡もあります。
○普段から気を付けること
・適度な休憩
1時間ごとに10~15分は休憩をとりましょう。
・体操
ときどき適度に身体を動かして、緊張をほぐしましょう。
・眼鏡
眼鏡、コンタクトレンズは度の合ったものを使いましょう。
・早期受診
異常を感じたら、早目に眼科医に診てもらいましょう。
アレルギー性結膜炎
■アレルギー性結膜炎とは?
アレルギー性結膜炎とは、目の表面に花粉などのアレルゲン(アレルギー反応を引き起こす物質)が付着して、結膜に炎症を起こす病気です。結膜とは、まぶたの裏側と白目の部分を覆っている粘膜のことです。
花粉などが原因の、特定の季節にのみ症状があらわれるものを季節性アレルギー性結膜炎といい、一年中症状がみられるものは、通年性アレルギー性結膜炎といいます。重症のものでは、子供に多くみられる春季カタル、ソフトコンタクトレンズを使っている人にみられる巨大乳頭結膜炎などがあります。
■アレルギー性結膜炎の症状
アレルギー性結膜炎では次のような症状が引き起こされます。
・目のかゆみ
・目の充血
・目の異物感
・目やにが出る(涙のようにサラサラした水状のもの)
・涙が出る
・まぶたの裏にぶつぶつができる
■アレルギーを引き起こす原因物質とは?
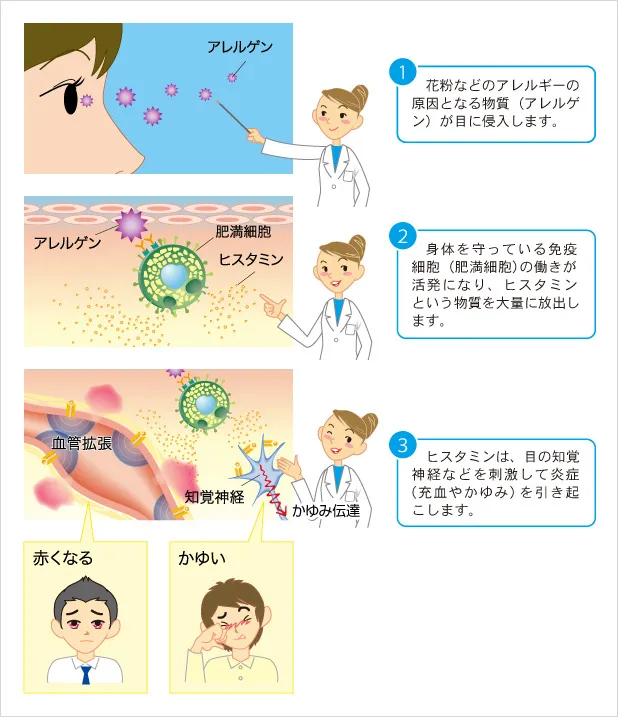
私たちの身体には、体内に入ってくる異物を排除しようとするはたらきがあり、このはたらきのことを免疫といいます。本来、花粉などは異物と感じないしくみになっているのですが、アレルギー体質だと異物と認識して、免疫反応がはたらいてしまいます。この過剰な反応のことを、アレルギー反応といいます。
主なアレルゲンには次のようなものがあります。
・スギ花粉(時期:1~5月)
・ヒノキ花粉(時期:3~5月)
・カモガヤ花粉(時期:5~7月)
・ブタクサ花粉(時期:8~10月)
・ハウスダスト(チリ、ホコリ、ダニ、カビなど)(1年中)
・動物の毛(1年中)
・コンタクトレンズの汚れ(1年中)
■アレルギー症状のしくみ
アレルギー反応が起こると、肥満細胞という細胞から、ヒスタミンなどの物質が大量に放出されます。これらの物質は、目の知覚神経や毛細血管などを刺激して、強いかゆみや充血などの炎症を引き起こします。
■アレルギー性結膜炎の治療方法と対策
眼科で行われるアレルギー性結膜炎の治療の基本は、薬物療法となります。薬物療法の目的は、日常生活に支障がないように、かゆみの症状を軽くすることが中心となります。
治療には、抗アレルギー点眼薬(抗ヒスタミン薬、ケミカルメディエータ遊離抑制薬)が、主に使われます。重症の場合には、ステロイド点眼薬や免疫抑制点眼薬などを使用する場合があります。
アレルギー性結膜炎のなかでも、症状の出やすい時期が予測できる花粉などが原因のアレルギー症状の場合には、『初期療法』という考え方が適用されます。症状が出る前の、花粉飛散時期の約2週間前から、または症状が少しでもあらわれたら、抗アレルギー点眼薬による治療を始める方法で、花粉飛散ピーク時の症状が軽くなります。毎年花粉症がひどい場合は、症状があらわれる前に眼科を受診することをおすすめします。また、抗アレルギー点眼薬は比較的副作用の少ない薬です。使用中は勝手に中断することなく、眼科医の指示に従って使うことが大切です。
■対策
アレルギー性結膜炎の対策のポイントは、日常生活でできるだけアレルゲンに触れないことです。
1 )花粉対策
・外出時は眼鏡、マスク、帽子を着用する
・帰宅時に衣類や髪に付いた花粉を払い落とす
・帰宅後は手洗い、うがい、洗顔を心掛ける
・洗濯物、布団は花粉を払い落としてから取り込む
2 )ハウスダスト対策
・掃除機でこまめに掃除をする
・ホコリが溜まりやすい場所は、濡れ雑巾などで拭く
・たたみやじゅうたんはダニが繁殖しやすいため、床はフローリングにする
・布団は天日干しをする
※花粉症とスギ花粉の飛散量
今や3人に1人が何らかのアレルギー疾患を持っているといわれています。特に、花粉症に悩む人は毎年増え続けています。この理由の1つに、花粉症の原因となるスギ花粉の飛散量が増えていることが指摘されています。
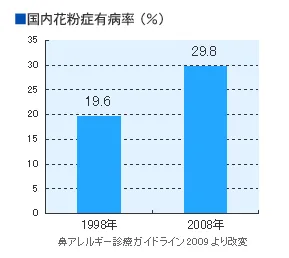
スギ花粉の飛散量は、前の年の夏の気候に大きく影響されます。猛暑で雨の少ない夏の翌年は、花粉の飛散量が多くなるといわれています。また、花粉が飛び始める時期は、1~2月の気温に影響されます。
この時期の気温が高いと、スギの花芽の活動が早まり、花粉も早くから飛散するといわれています。天気予報や花粉情報に気を付けて、早めの対策を心掛けましょう。
(参天製薬さんより引用)
はやり目(感染性結膜炎)
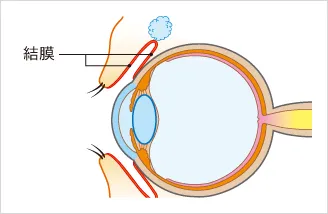
■感染性結膜炎の症状
感染性結膜炎は、細菌やウイルスが目に感染し、白目の一番表面の膜である結膜に炎症を起こす病気です。目に不快な症状があらわれることがほとんどですが、プール熱のように目の症状だけでなく、のどの痛みや発熱といった、かぜに似た症状を引き起こすこともあります。
■感染性結膜炎の原因
感染性結膜炎の原因には、大きく分けて、細菌による感染と、ウイルスによる感染があります。
1 )細菌性結膜炎
原因菌はインフルエンザ菌や肺炎球菌、黄色ブドウ球菌などです。黄色ブドウ球菌は、健康な人ののどや鼻、皮膚、手指、毛髪、腸管などにも分布しています。感染力が弱いため、感染の危険は大きくありませんが、目にケガをしたとき、病気などで身体の抵抗力が落ちたとき、子供の場合は、感染しやすくなります。
2 )ウイルス性結膜炎
原因ウイルスの多くはアデノウイルスです。アデノウイルスは感染力が強く、多くの場合は人から人へと感染するので、注意が必要です。「はやり目」や「プール熱」もアデノウイルスによる感染性結膜炎です。
■感染性結膜炎の治療方法
1 )細菌性結膜炎の場合
抗菌点眼薬による治療が基本となります。細菌の種類によっては、抗菌眼軟膏や抗菌内服薬も必要となります。治療が適切な場合は、約1~2週間で完治します。
2 )ウイルス性結膜炎の場合
アデノウイルスに対する有効な薬剤はありませんが、不快な症状を和らげる目的で、炎症を鎮める効果のある非ステロイド性抗炎症点眼薬やステロイド点眼薬が使用されます。また、抵抗力が落ちている結膜に細菌が感染しないように、予防的に抗菌点眼薬が使用される場合もあります。
症状は、ウイルスに対する体の抵抗力がついてくるにつれてしだいに治まり、約3週間~1カ月ほどで完治します。
○治療時の注意点
・手をこまめに洗いましょう
・顔を拭くタオルを家族と共有しないようにしましょう
・お風呂は最後に入るか、シャワーなどですませましょう
・子供の場合は、眼科医の判断に従って登校を控えるなど、感染の拡大予防に努めましょう
○後遺症と合併症への注意
結膜炎の症状がおさまってきた頃に、黒目(角膜)の表面に小さな点状の濁りが出てくることがあります。このときに治療をやめると、角膜が濁って視力が落ちることがありますので、治ったかなと思っても、眼科医がいいというまで点眼などの治療を続けるようにしましょう。
(参天製薬さんより引用)
感染性角膜炎
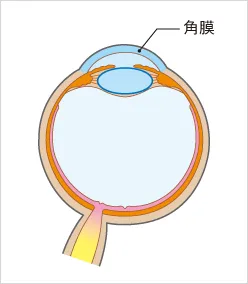
■感染性角膜炎の症状
感染性角膜炎とは、角膜に細菌やカビなどが感染して、炎症を起こす病気 のことです。角膜とは黒目にあたる部分で、通常は涙に覆われて外部からの刺激や病原体の侵入から守られています。
しかし、角膜に傷が付いている場合には細菌などの病原体に感染しやすくなり、様々な症状が引き起こされます。
基本的には両目ではなく、片方の目だけに症状が出ます。
また、感染性角膜炎は放置しておくと角膜潰瘍を起こすこともあります。角膜潰瘍では、病巣が角膜の内部にまで広がって、黒目が白く濁ったり、視力が低下 したりすることもあります。
■感染性角膜炎の種類と原因
1 )細菌性角膜炎
細菌によって起こる角膜炎です。ゴミや砂などの異物が目に入ったり、コンタクトレンズの装用で角膜にキズがついたりしたときなどに起こります。放置すると失明の危険がありますので、一刻も早い治療が必要となります。
2 )真菌性角膜炎
カビ(真菌)によって起こる角膜炎です。植物などによる外傷、ソフトコンタクトレンズの連続装用、ステロイド剤の長期点眼などにより起こることがあります。細菌性のものに比較して、症状が出るまで日数がかかるのが特徴です。
3 )角膜ヘルペス
ヘルペスウイルスは多くは乳幼児の頃に初感染を起こし、身体の中の神経組織(神経節細胞)にひそむようになります。
一旦、神経組織にひそんでいたウイルスは、発熱、紫外線被爆、ストレスなどをきっかけにして再び活動を開始し、角膜へ移動して角膜炎を起こします(再発)。これが角膜ヘルペスです。
4 )アカントアメーバ角膜炎
池や沼などの淡水に広く分布するアメーバという目にみえない微生物によって起こる角膜炎です。
近年、アメーバによる角膜感染がコンタクトレンズの装用者に激増し、注目されています。アメーバは水道水の中にも存在していて、日常の手入れに問題があり、アメーバにより汚染されたコンタクトレンズを装用することにより起こります。夜も眠れないほどの激しい目の痛みが特徴です。
■感染性角膜炎の治療方法
細菌性角膜炎の場合は、抗菌薬による治療が基本となります。細菌の種類に応じた抗菌点眼薬の点眼と、状況に応じて、抗菌内服薬や点滴薬が使用されます。治療期間は症状によって異なり、数カ月かかる場合もあります。抗菌点眼薬の治療では、眼科医の指示による点眼回数をきちんと守ることが、早期の治癒につながります。
真菌性角膜炎の場合には、抗真菌点眼薬の点眼に加えて、抗真菌内服薬または点滴薬を組み合わせた治療が基本になります。治療は最低でも1カ月以上継続して行われます。
角膜ヘルペスの場合は、抗ウイルス眼軟膏の使用で1~2週間で治りますが、その後も再発を繰り返す例が少なからずあります。
アカントアメーバ角膜炎の場合は、濁った角膜を削り取る(病巣そう爬)、抗真菌点眼薬の点眼、抗真菌薬の点滴投与を組み合わせた治療が基本となります。
○感染予防のポイント
・コンタクトレンズは正しいケア・着用をし、定期的に検診を受けるようにしましょう
・目にゴミが入ったときは手でこすらずに、涙で流れるのを待つか、目薬や水道水で洗い流すようにしましょう
・目薬をさすときには、目薬の先にまつ毛や手が触れないように気を付けましょう
(参天製薬さんより引用)
ぶどう膜炎
■ぶどう膜炎
ぶどう膜炎とは、眼内の虹彩、毛様体、脈絡膜からなる、非常に血管の多い組織『ぶどう膜』に炎症が起こる病気です。
■症状
程度や部位によって様々ですが、霞んで見える、まぶしく感じる、目が痛くて赤くなる、虫が飛んで見える(飛蚊症)などの症状がでてきます。片眼のみのこともあれば両眼に生じる場合もあります。
■原因
病原菌(細菌、ウイルス、寄生虫など)による感染性のものや、免疫異常によるものなどがありますが、30%~40%のものは原因不明です。日本では『サルコイドーシス』『ベーチェット』『原田病』が全体の40%を占め、3大ぶどう膜炎と呼ばれています。そのうち、『サルコイドーシス』『ベーチェット病』は厚生労働省により、特定疾患に認定されています。
■治療
炎症の状態に応じて、点眼、内服、注射、点滴などを投与します。治療の一番の目的は、視力低下などの後遺症を残さない様に炎症を抑えることで、第一選択薬はステロイドです。ぶどう膜炎は、良くなったり悪くなったりを繰り返し、治療が長期になることもあるので、症状が落ち着くまでは定期的な通院が必要になります。治療中に、症状の悪化を自覚した際は早めに受診して下さい。
眼底出血

黒目の奥深くの部分を眼底といい、そこから何らかの原因で出血してしまうことを「眼底出血」と呼んでいます。
網膜表面の血管が破れたり、血管の詰まりが原因で出血する場合が多く、血圧の低下や貧血を引き起こしたり重度の視力障害や失明に至ることもあるので注意が必要です。
主に以下の様な病気が原因となり、眼底出血を起こす可能性があります。
・糖尿病網膜症
・加齢黄斑変性
・網膜静脈閉塞症
・網膜細動脈瘤破裂
・網膜裂孔の際の出血
・高血圧性網膜症
・動脈硬化性網膜症など
加齢黄斑変性
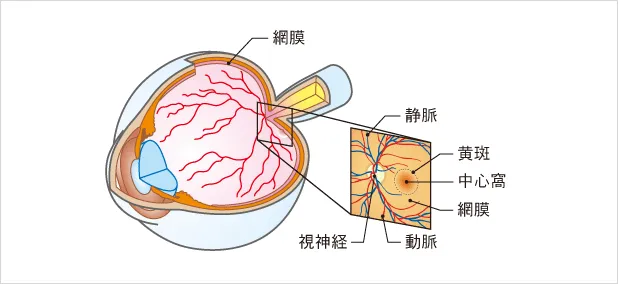

■加齢黄斑変性とは?
加齢黄斑変性とは、モノを見るときに重要なはたらきをする黄斑という組織が、加齢とともにダメージを受けて変化し、視力の低下を引き起こす病気のことです。
私たちはモノを見るときに、目の中に入ってきた光を網膜という組織で刺激として受け取り、その信号を脳に送るために視神経に伝達します。その網膜の中心部分が黄斑です。
どのようにして黄斑がダメージを受けるのでしょうか。加齢黄斑変性には「萎縮型」、「滲出型(しんしゅつがた)」の2種類があり、それぞれ原因が違います。
「萎縮型」は、黄斑の組織が加齢とともに萎縮する現象 です。症状はゆっくりと進行し、急激に視力が低下することはありません。
「滲出型」では、網膜のすぐ下に新しい血管(新生血管)ができて、この血管が黄斑にダメージを与えます。 新生血管は正常の網膜にはない血管で非常にもろく、成分が漏れ出て溜まる、あるいは出血を起こしやすいという特徴があります。この血管から出た液体が黄斑の組織にダメージを与えて、視覚障害を引き起こすのです。
1 )「萎縮型」の治療
治療は必要ありません。ただし、「滲出型」に移行して急激に視力が低下することがあるので、定期的な検診が必要です。
2 )「滲出型」の治療
抗VEGF療法という新生血管を沈静化させる薬を硝子体内に注射する方法が一般的です。その他にも、光に反応する薬剤を体内に注射し、それが新生血管に到達したときに弱いレーザーを照射して新生血管を破壊する「光線力学的療法」、新生血管をレーザーで焼く「光凝固法」などの新生血管を破壊することで黄斑へのダメージを食い止める外科的治療もあります。
新生血管の大きさや場所によっては、早期に発見できれば治療後の見えない部分を最小限に抑えることができ、視界にほとんど影響がなくてすみます。日頃から、片目ずつモノがゆがんで見えないかチェックして、早期の発見に努めましょう。
○バランスのとれた食事で目の健康を保ちましょう。
ほうれん草など緑黄色野菜に多く含まれているルテインという成分の摂取量が少ないと、加齢黄斑変性を発症しやすい という関連性が指摘されています。目や身体全体の健康維持のためにも、普段から緑黄色野菜を十分にとり、バランスのとれた食生活を心掛けましょう。
(参天製薬さんより引用)
■加齢黄斑変性の治療方法
○抗血管新生薬療法 (アイリーア・ラニビズマブBS)治療
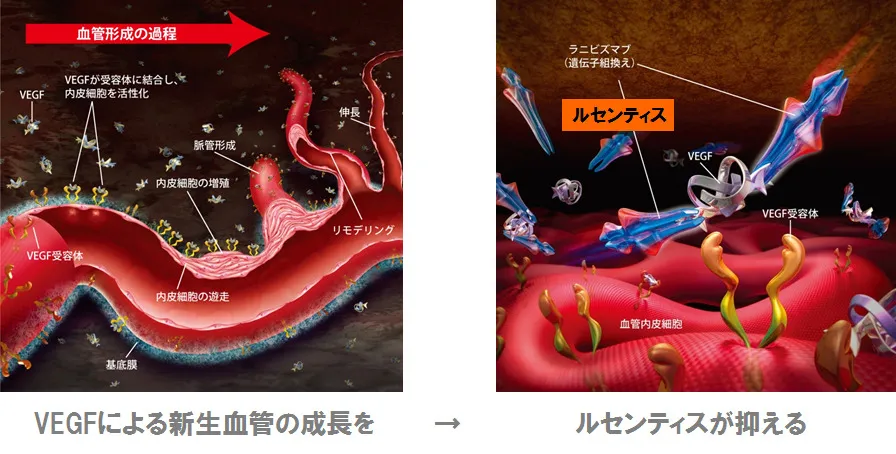
※VEGF(血管内皮増殖因子)とは:脈絡膜の血管内皮細胞を活性化させ、新生血管の成長を活性化させる物質です。
○ 抗血管新生薬療法 (アイリーア・ラニビズマブBS)について
・滲出型加齢黄斑変性症の原因である、新生血管の増殖や成長を直接抑える。
・1カ月に1回、眼に注射をすることを3カ月間繰り返す(導入期)。その後、診察検査で症状をみながら、必要に応じて注射をする(維持期)。
・視力が改善する。
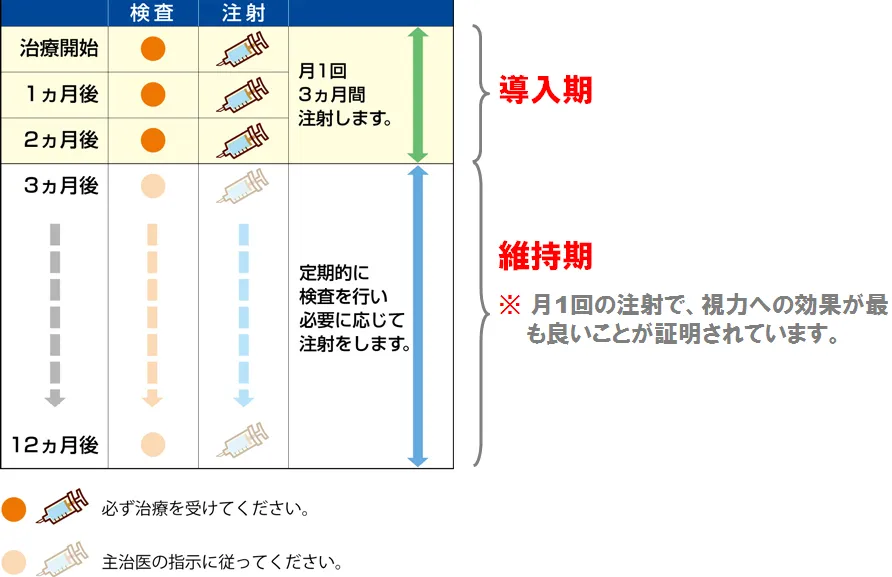
○抗血管新生薬療法 (アイリーア・ラニビズマブBS)の手順
① 原則として、抗血管新生薬療法 (アイリーア・ラニビズマブBS)について治療を受ける前3日間と受けた後3日間は、注射部位の感染を予防するため、抗菌点眼剤(抗生物質の目薬)をあなた自身で点眼して頂きます。
○抗血管新生薬療法 (アイリーア・ラニビズマブBS)注射後の注意
注射後1週間程度は、感染のおそれがあるため、以下の症状に注意し、あらわれた場合は主治医に連絡をします。
・眼の痛みや不快感
・眼充血の悪化
・目やに
・光に対する過敏症
・飛蚊症(目の前を小さな浮遊物が飛んでいるように見える)
・視力の低下を感じる
○抗血管新生薬療法 (アイリーア・ラニビズマブBS)の副作用
・主な症状
-眼圧の上昇
-視力の低下
-眼痛
-網膜出血 など
・外国人の患者様で、脳卒中の報告がある。
・重大な副作用として、注射後の眼の炎症(眼内炎)がある。
(アルコンファーマさんより引用)
② 治療日には、担当医があなたの眼の消毒と麻酔をし、麻酔薬を点眼や注射等した後で、抗血管新生薬 (アイリーア・ラニビズマブBS)を注射します。
近視性黄斑症

近視性黄斑症は、近視症状の強い人がかかりやすいと言われており、30歳~40歳の若年層の発症がほとんどです。
網膜の黄斑部分の変色や萎縮が原因とされ、白内障や黄斑部出血、網膜剥離などの合併症を引き起こしてしまうこともあります。
最悪の場合、失明になる恐れもあるとても怖い病気です。
飛蚊症

目の中にある硝子体の一部にしわのようなものができ、その部分が濁ることで影となり、網膜に映り込むことが原因です。その多くは加齢によるもので、硝子体が収縮し、網膜が剥がれてしまうことで起こります。これらは生理的なものなので心配はありませんが、中には網膜剥離や網膜裂孔などの危険性が高い場合もあります。
元々、飛蚊症は確実な治療法がなく、経過観察というのが一般的でした。
(手術で治療する方法もありますが、リスクを考慮すると強く推奨される治療法ではありませんでした)
しかし、YAGレーザービトレオライシス治療を行うことによって、手術をせず、レーザーで取り除けることになりました。
YAGレーザービトレオライシス治療は点眼にて表面麻酔を行い、レンズを目に当てた上でレーザーを照射します。
施術時間は、連続して照射が行われた場合、約20分程度で終了します。
レーザー治療の詳細はこちら
近視
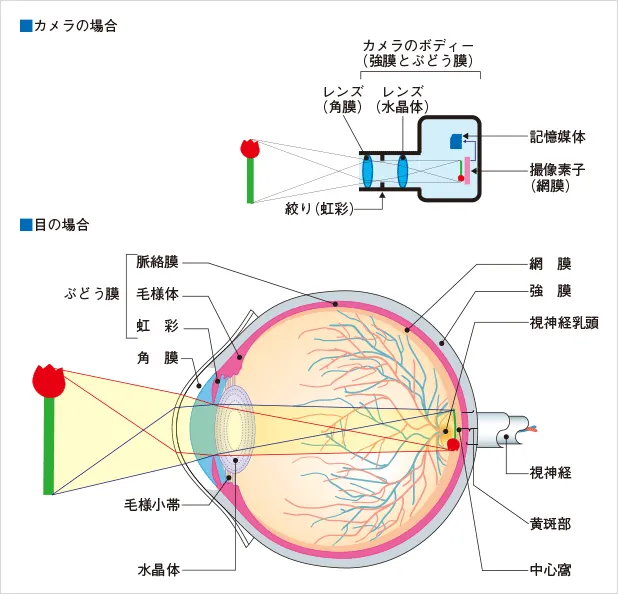
■モノが見えるしくみ
目に入ってきた光は、角膜と水晶体を通り屈折して、網膜に像が写し出されます。目はピントを合わせるために、毛様体(もうようたい)により水晶体の厚さを調節しています。また、虹彩(こうさい)により光の量も加減します。
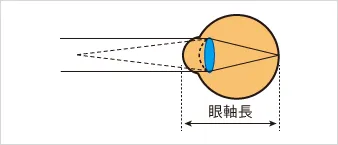
○眼軸の長さが長すぎる場合
フィルム上に写る像も網膜に写る像も上下左右が逆さまになっています。フィルムの場合は反転させることにより正しい方向にします。目の場合は脳が逆さまになった像を正常とみなすように慣らされているので、正しい方向で見えるように感じます。
○正視
正視では、近いところを見るときは点線のように水晶体がふくらみ、網膜にピントが合います。
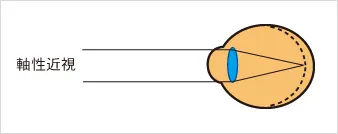
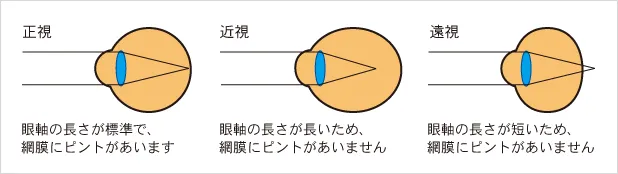
眼軸の長さが長すぎると、遠くを見たときに水晶体を十分薄くしても、網膜上でピントが合いません。網膜の手前でピントが合ってしまいます。このような近視を軸性近視(じくせいきんし)と呼びます。大部分の近視は軸性近視です。
○角膜・水晶体の屈折力が強すぎる場合
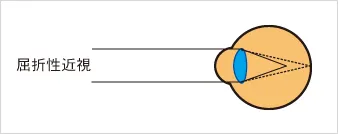
角膜・水晶体の屈折力が強すぎると、遠くを見たときに網膜上でピントが合いません。網膜の手前でピントが合ってしまいます。このような近視を屈折性近視(くっせつせいきんし)と呼びます。
■近視の原因
近視の原因は現在のところ、よくわかっていませんが、遺伝的な要素と環境が関係すると考えられています。
○遺伝的な要因
親が近視の場合、子供が近視になる可能性は比較的高く、遺伝的な要素が複雑に絡んでいると考えられます。
○環境的な要因
一般的な近視の場合、環境も影響すると考えられています。勉強、読書、パソコンなどディスプレイを見る作業を長く続けていると、目が疲れ、好ましくないのはいうまでもありません。しかし、こういったことが近視の原因になるかどうか、はっきりした証明はありません。
・成長過程に近視になる子供が多い理由
眼軸の長さは、成長に伴い伸びていきます。新生児は眼軸の長さが短く、たいてい遠視の状態になっていますが、角膜・水晶体の屈折力が強くなっているので、それほどひどくはありません。角膜・水晶体の屈折力は、眼軸の長さが伸びるとともに弱くなり、全体のバランスが調整されるようになります。しかし、環境の影響などでこれらのバランスが崩れると、近視になると考えられています。
■単純近視と病的近視
近視は単純近視と病的近視に大きく分けられます。
○単純近視(学校近視)
遺伝や環境の影響などにより、小学校高学年~中学校くらいで始まる近視を単純近視といいます。病気というより身長や体重と同じ個人差です。在学中に発生することが多いので学校近視ともいわれ、大部分の近視は単純近視です。
○病的近視
ごく一部の近視は、幼児期の段階から始まり進行します。眼軸が異常に長くて近視の度が強いため、眼鏡をかけてもあまりよく見えるようにはなりません。また、眼球がかなり大きくなっているため、網膜が引き伸ばされて非常に薄くなっており、目をちょっと打っただけで、網膜の中心部がひび割れや出血によって萎縮したり、網膜が眼底から剥がれてくる「網膜剥離(もうまくはくり)」などの症状を起こします。このような近視は病的近視と呼ばれ、発生する原因がまだ不明で、遺伝が関与しているともいわれます。矯正しても幼児が、遠くも近くも見にくくしているようであれば、注意が必要です。
■近視の矯正
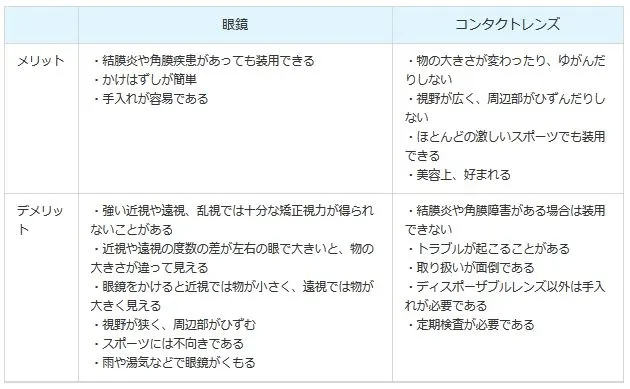
近視の人の矯正は、眼鏡やコンタクトレンズを用いて行われるのが一般的です。単純近視の場合は眼鏡をかければ正常の視力まで矯正できます。眼鏡やコンタクトレンズを作る場合は、眼科医に目の病気や異常などを検査してもらい、適切な眼鏡やコンタクトレンズを処方してもらいましょう。
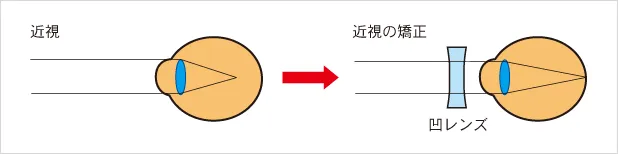
○近視の矯正方法(凹レンズについて)
近視の矯正には凹レンズを使います。凹レンズは焦点(ピントが合う点)を遠くにする働きがあり、近視の人が適切な度の凹レンズをかけると、網膜にピントが合って遠くがよく見えるようになります
○眼鏡について
近視になったからといって、日常生活に支障をきたさなければ、すぐに眼鏡をかけなければならないということはありません。黒板の字が見えにくくなるというような不都合が生じてきたら眼鏡をかけて下さい。また、眼鏡を常にかける必要はなく、黒板や遠くを見るときなど必要に応じてかければよいのです。眼鏡をかけたりはずしたりしても、近視の度が進むようなことはありません。
○コンタクトレンズについて
コンタクトレンズは角膜の表面に接触させて用いるレンズで、眼鏡をかけたくない人に好まれています。左右の視力に差がありすぎて眼鏡が使えない場合も矯正でき、眼鏡のように曇ったりせず、視野が広くなるという優れた点があります。しかし、慣れるまでに時間がかかる、異物感がある、角膜を傷つける場合があるといった欠点もあるため、使用するときは眼科医と相談の上、決めましょう。また、レンズの取り扱いや管理などが大変なので、小学生の間は眼鏡をかけることをおすすめします。
■近視の治療
近視の治療には、点眼薬を用いる方法と手術的方法があります。点眼薬は、近視状態が一時的な場合に用いられることがあり、また、手術的方法の場合はその安全性を十分に見極める必要があります。これらの方法で治療するときは、眼科医に納得のいく説明を受けてからがよいでしよう。
○近視の治療について
点眼薬を用いる治療法は、近視になりかけの偽近視(仮性近視)の時期に行われることがあります。偽近視は近くを長く見続けた結果、毛様体筋が異常に緊張して水晶体が厚くなり、一時的に近視の状態になっていると考えられるときで、目の調節を休ませる点眼薬を用いる場合もあります。
手術的方法には、角膜周辺部分を放射状に切開する「放射状角膜切開術」やエキシマレーザーを用いて角膜の中心部分を削る「レーザー屈折矯正角膜切除術(PRK)」、「レーザー角膜内切削形成術(LASIK)」などがあります。しかし、強度の近視では効果が弱く、また、安定した視力が得られない場合や後遺症が残る場合もあります。治療を受ける場合は、十分説明を聞いて納得してから受けましょう。
○病的近視の治療について
病的近視は、現在のところ有効な治療方法がなく、研究が続けられています。網膜剥離や眼底出血などが起こらないように注意し、起きた場合は早急に手術する必要があります。
(参天製薬さんより引用)
○近視抑制目薬(マイオピン)

近視の症状を抑えるため、低濃度アトロピン(マイオピン)を使用します。1日1回の点眼で近視の進行をしっかりと抑制できる安全性に優れた目薬です。
適応基準
[1]12歳以下の学童
[2]中等度(-6D)以下の近視の方
[3]3ヶ月毎の定期通院が可能な方
治療成果は2年継続することをおすすめします。
マイオピン治療が受けられる医療機関一覧
○オルソケラトロジー治療
○オルソケラトロジー治療

近視及び近視性乱視の方が寝るときにレンズを装用することで角膜形状を変化させ、脱着後の裸眼視力を改善させる治療法です。
変化した角膜形状は一定期間維持され、その間の裸眼視力は改善されます。
手術を必要としないため、装着を中止すれば角膜を元の状態に戻すことも可能です。
適応基準
[1]同意取得者
[2]レンズケア、取り扱いができる方
[3]眼疾患を有していない方
[4]通院可能な方
[5]近視度数-1.00~-4.00Dの方
| 適応検査費用(保険診療)プログラムに含まれません | 10,000円~ 但し、トライアルレンズ貸出は別途100,000円(税込) |
|---|---|
| オルソケラトロジープログラム料金 | 161,000円(税込) |
プログラムに含まれる内容
- レンズ費用 初期セット含む(両眼110,000円(税込)、片眼は55,000円(税込)
- レンズオーダー検査及びカウンセリング
- 定期検査、診療費用 1年間 (基本6回と必要に応じて)
※プログラム内に初期セット以降の薬剤は含まれません
○コンタクトレンズ・眼鏡の作製

専門医がコンタクトレンズ・眼鏡の使用に適しているかなどの検査を行った後、糸満・おもろまち駅前院1Fの専用施設にて、患者様に合ったコンタクトレンズ・眼鏡を作製します。
近年、インターネットの普及により眼科医の処方なく、手軽に購入できるようになっていますが、取扱いに関する知識不足や間違った理解による眼障害も急増しています。失明の危険性もあるため、きちんと処方してもらうことが何より大切です。
■コンタクトレンズ処方
コンタクトレンズは、角膜に直接接触する事から「高度管理医療機器」に指定されています。
眼科専門医が、コンタクトレンズ装用による角膜はじめ眼の健康に障害がないか、検査・診察を行います。
コンタクトレンズ処方箋発行後は、糸満・おもろまち駅前院1Fの併設眼鏡・コンタクト店「クリスタルビジョン」で購入できます。
近年、カラーコンタクトの氾濫やネット通販の普及により、眼科医の処方のないまま手軽に購入し、眼障害を発生させる方が急増しております。痛みなど自覚のないまま装用を続けた結果、最悪の場合失明にまで至るケースも見受けられます。
角膜は視力への影響が大きい大切な組織です。眼科専門医の診察と処方をきちんと定期的に受けて下さい。
■眼鏡処方
眼鏡によって快適な生活視力を得る事は、大変重要な事です。特に白内障手術後は、いまお持ちの眼鏡が合わなくなります。
また、小さなキッズ世代から学生世代の方にとって、適切な眼鏡をかけることは学力の維持向上にも繋がります。
当院では、眼鏡処方に精通したスタッフが患者様一人ひとりの生活スタイルをよくお伺いし、適切なレンズを提案処方します。
眼鏡処方箋が出ましたら、糸満・おもろまち駅前院1Fの併設眼鏡・コンタクト店「クリスタルビジョン」で、処方箋に忠実な眼鏡を作製する事ができますのでご相談下さい。購入後の度数変更にも充実のレンズ1年間保証付きです。
遠視
■遠視と老眼のちがい
遠視は網膜の後方でピントが合うという屈折異常であり遠くについては調節力が足りてみえるが、近いところで調節力が不足し見えないのに対し、老眼は老化による調節機能の低下で調節できる範囲が少なくなり、遠くが見える人は近くが見えなくなり、近くが見える人は遠くが見えなくなります。
目に入ってきた光は角膜、続いて水晶体(カメラのレンズの役割を果たします)を通って屈折し、眼球の奥にある網膜(カメラのフィルムの役割を果たします)に到達します。網膜でピントがあうように水晶体の厚さを調節します。
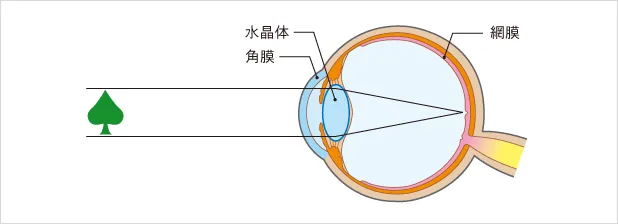
目の屈折状態は眼軸の長さとレンズである角膜・水晶体の屈折力によって決定されます。眼軸の長さが長すぎたり、短すぎたりすると、遠くのモノが網膜にピントが合わなくなります。これが屈折異常です。
■遠視について
(1)目に入ってきた光は眼軸が短いため、調節を休ませたとき、網膜の後ろにピントが合ってしまいます。
(2)遠いところや近いところを見る場合、より多くの調節を要し、網膜にピントを合わせることになります。
遠視とは、まったく調節しない時に網膜の後方でピントが合うため、遠くを見る時は少しの調節で見え、近くを見る時は強く調節をしないとはっきり見えない目のことです。遠くでも近くでも調節が必要になり疲れやすい目です。
○子供の遠視
子供の場合、遠視であっても調節力が強いため、症状が現れない場合が多いのですが、軽度の遠視でも年をとるにつれ、また強度の遠視になると次のような症状が現れます。
・絶えず目の調節を必要とするため、目と身体が疲れやすく、集中できずに学習や仕事の能率があがらない
・遠視の度が強くなると、内斜視になったり、視力の発達がまだ不十分な小児の場合、弱視になったりする
内斜視:
強度の遠視では、はっきり見るために余分な調節が必要なので、目が寄ってきて内斜視になります。
弱視:
強度の遠視では、調節の努力をしてもピントが合いにくくなります。小児では、この状態のまま、矯正しないでおくと視力の発達が止まって弱視になります。
■遠視の矯正
強度の遠視や老眼で近くが見えにくく、日常生活が不便な場合は眼鏡を用いて矯正します。
遠視の矯正には凸レンズを使います。凸レンズは光を集め、屈折力を強めるように働くので、網膜の後ろで像を結ぶ場合の矯正に用いられます。
近視の人は老眼にならない?
一般に、近視の人は老眼になるのが遅く、遠視の人は老眼になるのが早いといわれていますが、この考えは正しくありません。
近視の人は老眼になっても、正視、遠視の人と比べて、もともと近いところにピントが合っているので、その分だけ水晶体の調節を必要とせず、見かけ上、老眼になっていないようにみえます。
また、近視の人は、近視用の眼鏡をかけた状態では、正視の人と何ら変わることはありません。近いところを見る場合には、正視の人が老眼鏡をかけるのと同じように、近視用の眼鏡をはずしたり、度を下げたりすることにより対処します。
遠視と老眼は違うものですが、どちらも目の疲れを中心とした症状に、身体の疲労が加わります。近くを見る作業を長く続けると、目や身体に疲れがたまります。あまり目が疲れやすいようであれば、眼科医に相談してみましょう。
○多焦点レンズ(遠近両用レンズ)
多焦点レンズは、1枚のレンズに近用と遠用の2つの焦点を持ち、近視でかつ老眼の人には大変便利なものです。しかし、めまいや視力不良が現れる場合もあるので、眼科医に相談した上で利用しましょう。
(参天製薬さんより引用)
乱視
■乱視とは?
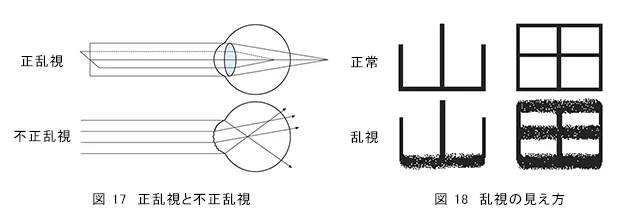
乱視とは、屈折力が屈折点により異なるために、焦点を結ばない状態のことを言い、正乱視と不正乱視とに分けられます(図 17)。
正乱視は角膜や水晶体のカーブが方向によって違うため(例:ラグビーボール)、屈折力が縦と横、あるいは斜めで異なり、焦点を一点に合わせることができません。主に角膜のひずみが原因ですが、近視や遠視と組み合わさって起こる場合がほとんどです。正乱視があると一方向の線のみが明確に見えますが、他の方向はぼやけて見えます(図 18)。
不正乱視は炎症やケガなどによって角膜表面に凹凸が生じたために正常に像が結ばれない状態を言います。
■屈折異常の治療
屈折異常の治療法としては、眼鏡やコンタクトレンズによる矯正が用いられますが、最近では屈折矯正手術が選択されることもあります。
眼鏡やコンタクトレンズ、屈折矯正手術にはそれぞれメリット、デメリットがあり、患者様一人ひとりの病態や生活スタイルなどを考慮して選択されます。
■乱視の治療
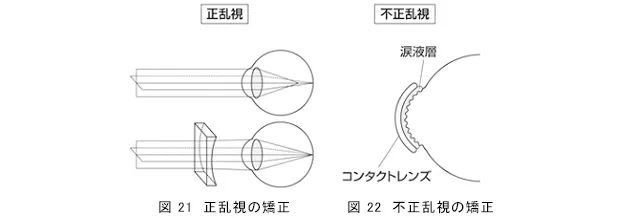
正乱視は円柱レンズの眼鏡やコンタクトレンズで矯正できます。眼のひずみと逆方向にひずませる円柱レンズにより焦点を合わせます(図 21)。
不正乱視は角膜の表面に凹凸があるため眼鏡では矯正が不可能です。コンタクトレンズで矯正されますが、矯正にはハードコンタクトレンズの方が適しています(図 22)。コンタクトレンズで矯正できない場合は屈折矯正手術または角膜移植を行います。
(参天製薬さんより引用)
弱視
■子供の視力は成長します
生まれたばかりのあかちゃんは、明るいか暗いかぐらいしか分かりません。しかし、 1カ月くらいで物の形が、 2カ月くらいで色が分かるようになります。さらに4カ月になると、動くものを追って目を動かせるようになります。そして、6歳くらいにはおとなと同じくらいの視力を持つようになります。
■視力の発達にはものを見ることが大切です
子供の視力が発達するためには、毎日ものを見ている必要があります。これは目から受けた刺激を、脳が正しく理解するのに、訓練が必要だからです。訓練といっても、特別なことをするわけではありません。目を開けていろいろなものを見ているうちに、目からの刺激を脳が正しく理解するようになるのです。
■弱視とは?
子供の目の発達には、たえずものを見る訓練が必要であることは、先にのべました。それでは、もし子供の視力が発達する途中で、たえずものを見る訓練ができなかったらどうなるのでしょうか?
この場合、視力の発達は抑えられ、止まってしまいます。これを弱視といいます。近視で眼鏡をかけると見えるようになる場合は弱視とはいいません。
■どうして弱視になるの?
弱視はものを見る訓練ができないと起こりますが、ものを見る訓練ができない状態になる原因としては以下のようなものがあります。
1 )斜視
斜視があると、成人ではものが二重に見えます。小児では二重に見えて、脳が混乱しないように、斜視になっている目を使わないようになるため、弱視になる場合があります。これを斜視弱視といいます。
2 )遠視
遠視があると、近くを見るときも、遠くを見るときも、はっきりと見えないため、視力が発達せず、弱視になる場合があります。
3 )その他
生まれつき、白内障などの目の病気がある場合、あるいは乳幼児期に眼帯を長い間(3~7日間程度)つけたりした場合、ものを見る訓練ができず、弱視になる場合があります。
■斜視はどうやって調べるの?
斜視と違い、弱視は保護者の方が注意していても分からないことがままあります。特に片方の目だけが弱視の場合、よい方の目で普通に見ているため、気がつかないことが多いようです。3歳児検診の視力検査を必ず受けるようにしましょう。
■家庭で弱視を発見するには・・・
・テレビを前の方で見る
・目を細める
・いつも頭を傾けてものを見る
など、いかにもものを見にくそうにしている場合には注意しましょう。また、片目がよく見える場合には、なかなか気づかないので、片目を隠してカレンダーや時計を見せてみましょう。少しでも異常に気がついたときは必ず眼科を受診しましょう。
■弱視はなおるの?
視力の発達が抑えられている期間の長さや程度によって、よくなる場合とならない場合があります。3歳くらいまでに見つかると、なおる可能性は高くなります。
弱視をなおす方法としては、遠視が原因の場合には遠視用の眼鏡をかけます。その他の場合は弱視の視力増強訓練を行う必要があります。
弱視の視力増強訓練は遮閉法という方法で行います。遮閉法はふつうよい方の目を隠すことによって、弱視の目を無理に使わせようとする方法です。この方法は病院だけではなく、家庭でもずっと行わないと意味がありませんので、家族の協力が必要となります。遮閉法を行うときには眼斜医の指示に従いましょう。
■まとめ
目の機能の発達にもっとも大切なのは幼児期で、家族の方のちょっとした注意で斜視や弱視が見つかることもあります。神経質になりすぎる必要はありませんが、少しでもおかしいと思ったら、必ず当院にご相談下さい。
(参天製薬さんより引用)
斜視
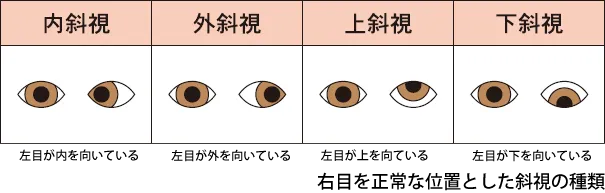
■斜視とは?
ふつう、ものを見るときには、右目も左目も両方の目が、見ようとするものの方向に向いています。ところが、片方の目が見ようとするものを見ているにも関わらず、もう片方の目が目標と違う方向を向く場合があります。これを斜視といいます。
斜視は子供の2%くらいにみられる病気です。
■斜視の原因
斜視の原因として、次のようなものがあります。
1 )目の筋肉や神経などの異常
目を動かす筋肉や神経にわずかの異常があると、目の位置がずれ、両目が一緒に正しくものを見ることができず、斜視になります。
2 )遠視
目はものを見るときにそのものにピントあわせを行います。近くを見るときには、目は内側によります。遠視では、強くピントあわせを行わないと、はっきりと見えないため、目は内側によって、斜視になる場合があります(内斜視)。
3 )両眼視の異常
遺伝や脳の一部のわずかな異常が原因で、両眼視がうまくできない場合、それぞれの目が別々に見るようになり、斜視になります。
4 )視力不良
病気やけがで、片方の目の視力が悪くなると、両眼視ができず、視力の悪い目が斜視になる場合があります。大抵の場合、その目は外側を向きます(外斜視)。
○両眼視とは?
両眼視とは、2つの目で見たものを脳で1つにまとめる働きのことです。両眼視ができないと、ものが二重に見えたりするばかりでなく、立体感を感じることもできません。両眼視は生後1年くらいでできるようになり、6歳くらいには完成します。
(参天製薬さんより引用)
スポット ビジョンスクリーナーを取り入れた検査

スポット ビジョンスクリーナーは6か月以降の乳幼児から大人までの視機能上の問題を迅速に、かつ的確に検知することを目的として開発された、1秒で両眼のスクリーニングが可能です。
検査方法と特徴
網膜に光を当て、反射してくる光を測定することで眼の屈折力を測定します。また、瞳孔の大きさ、瞳孔間距離、眼位異常(眼位ずれ)も測定します。先述した近視、遠視、乱視などの屈折異常、斜視や、弱視等の早期検出に優れています。適切な時期に治療を開始することが可能です。
1m程度離れた位置からカメラで写真をとられるような感覚で検査を受けることができます。小さなお子様でも抱っこされた状態での測定が可能で、検査中は興味を惹きつける光と音が発せられ、一般的な検査機器のように顎と額を接触させ固定と固視をすることはないため、お子様への負担がございません。
視力障害を検知し逃したり、適切な治療を早期に開始しなけば高度な視力障害になることも考えられます。3歳児健診などを終え、気になる方は検査を受けてみることをお考えになってはいかがでしょうか。当グループではスポットビジョンスクリーナーを用いた検診を行い、異常が疑われる場合は視能訓練士が対応するため、精密検査をご予約頂きます。視力発達の大事な時期に適切な治療を行えます。
鼻涙管閉塞症
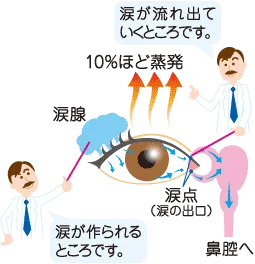
■涙の役割
涙は目尻にある涙腺から分泌されます。 涙の主な役割は眼球を保護することですが、そのほかにも、
・瞼の動きを良くする潤滑剤として目の表面への栄養補給
・細菌や紫外線から目を守る
・雑菌を消毒する
など、様々な役割があります。
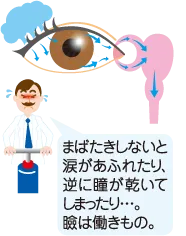
■流涙ってどんな病気?
涙がたまると、瞼はポンプのように瞬きして瞼の内側の小さな穴へ涙を押し流し、涙はこの穴から涙道を通って鼻腔まで流れていきます。(涙の排水)
涙道が何らかの原因で狭くなったり詰まったりしてしまうと、いつも泣いているように涙があふれてしまいます。(涙道閉塞)
この他に、涙が作られる量が増えてしまうことにより流涙が起こる場合がありますが、ここでは涙の排水の問題により起こる流涙(涙道閉塞)について説明します。
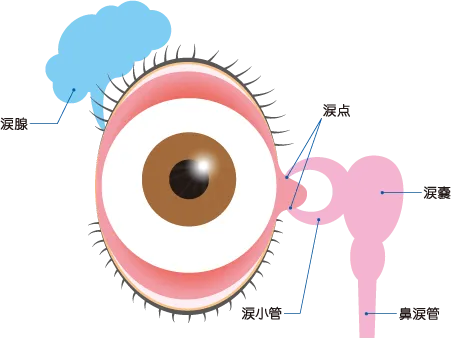
■涙道(涙の通り道)解剖図
涙は通常、両目の目頭側の瞼の内側にある小さな穴、涙点から涙小管に入り、鼻の両側の涙嚢を通って、鼻涙管を通じて鼻腔に流れます。
この涙点から鼻涙管までの涙の通り道を涙道と呼んでいます。
■流涙(涙道閉塞)の症状~こんな症状に悩んでいませんか?~
涙の排水が悪くなると、少しの刺激でも涙があふれ、涙で視界がぼやけたり、涙でいつも瞼が濡れているので目の周りの皮膚が荒れたりします。
また、放っておくと涙で涙道の細菌が流されないため感染し、涙嚢炎を起こすことがあります。目やにが出やすくなり、目頭が発赤したり腫脹したり、痛みが出たりします。
■流涙はどうして起こるの?
涙の排水が悪くなる主要な原因は、涙道閉塞です。涙道閉塞は主に加齢変化によって起こりますが、感染、顔面の骨折、 蓄膿症など鼻の病気や点眼薬などの薬剤により起こることもあります。また、近年では抗がん剤の副作用による涙道閉塞が話題になっています。
この他稀には涙道内にできたポリープや腫瘍によることもあります。また、涙道閉塞以外の原因としては、涙道が通過する瞼の機能不全や加齢に伴う結膜(白目)のたるみ(結膜弛緩症)などがあります。



■赤ちゃんの流涙
赤ちゃんの涙道閉塞は、先天性のもので決してめずらしくありません。生まれた時点で涙道が開通していなくても成長に伴って自然に治ることが多く、一歳頃までには約90%に自然治癒がみられます。涙嚢マッサージという方法は自然治癒を助けると言われています。
自然治癒がない場合、涙道ブジー(鼻涙管解放術)と言って、細い針金のようなもの(ブジー針)を涙道に挿入して、閉塞しているところを開放する治療や涙管チューブを一定期間挿入する治療を行うことがあります。
また細菌が涙道にたまって新生児涙嚢炎を起こすこともあり、抗生物質の点眼などを併用します。
■流涙の検査
過剰な涙に対しては、まず涙の分泌される量(作られる量)が増えているのか、涙の排水が減っているのかを確認します。涙の出る量が多くなる原因として、異物や、逆さまつ毛の刺激などが考えられます。涙の排水が減る原因となる瞼の機能異常や結膜のたるみ(結膜弛緩症)なども調べておきます。
つづいて涙管通水検査を行い、通水が無い場合は涙道閉塞と診断し、内視鏡検査で涙道の状態を直接観察し、より詳細に閉塞部位を調べることもあります。場合によっては、CTなどの画像検査を併用することもあります。
○細隙灯顕微鏡検査
眼科の診察にかかせない検査で、光を当てながら拡大鏡で目の周囲から眼球を観察します。この検査で、涙のたまっている量が多くなっているかどうかを確認します。また、異物、逆さまつ毛など涙の分泌量を増加させる原因の有無をチェックします。さらに、瞼の動きや結膜のたるみの有無も確認します。
○涙道通水検査
涙点から生理食塩水を流して、鼻まで通っているか確認します。
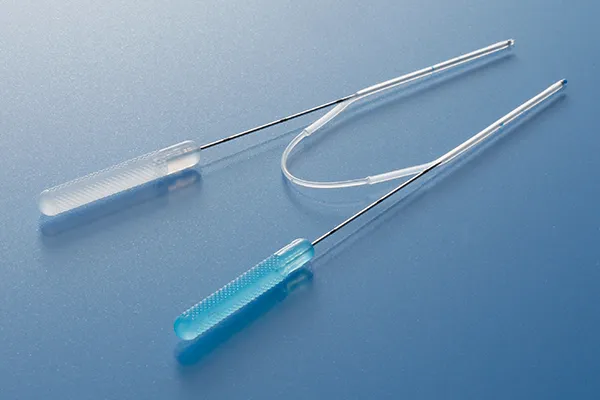

○涙道内視鏡検査

小さな涙点から入れるように設計された細い内視鏡を涙点から入れて、涙道の閉塞部位を確認します。涙道に麻酔液を注入して行う場合が多いです。
○鼻内視鏡検査
専用の内視鏡を鼻腔に挿入し鼻腔側から涙道を観察します。鼻腔の粘膜に麻酔を行ってから検査します。
■流涙の治療法~涙管チューブ挿入術~
涙道内視鏡を用いて、専用の涙管チューブを挿入し、涙道を再建します。局所麻酔で行えるため、日帰り(※1)で治療ができます。挿入したチューブは外からはほとんど見えず、日常生活も問題なく行えます。チューブは通常2~3カ月後に外来で抜去します。
外から見えない涙道にチューブを通す治療ですが、最近では涙道内視鏡で確認しながら的確に行えるようになっています。
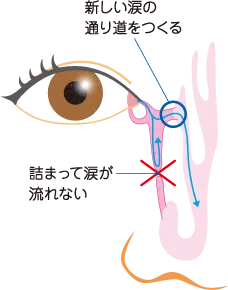
■流涙の治療法~涙嚢鼻腔吻合術(DCR)~
閉塞の部位によって涙管チューブ挿入術がうまく行えなかったり、再発を繰り返したりするときは、DCRという手術による新しい涙道を作る方法もあります。
目頭の部分を切開して行う「鼻外法」と呼ばれる方法と、鼻の中から鼻内視鏡を用いて行う「鼻内法」があります。全身麻酔で行う場合もあり、数日から1週間程度の入院が必要な場合が多いです。
(カネカメディックスさんより引用)
当院も涙道外来を行っている施設として、日本涙道・涙液学会へ登録しています。
※1術前術後の検査や経過観察のための通院が必要な場合があります。

